Stamceller og sårheling
Kroniske sår er blevet en folkesygdom, og forskerne er på jagt efter nye behandlingsmuligheder for at hjælpe de mange patienter. Stamceller fra fedtvæv har vist sig at være yderst gavnlige, når det kommer til regenerering af væv, og de virker derfor lovende i kampen mod de grimme sår.
Af Simone Riis Porsborg
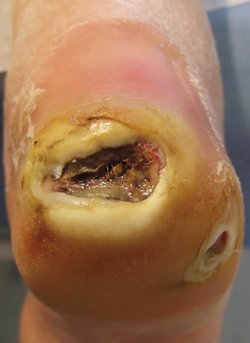
Sårheling er for det meste en proces, der foregår helt af sig selv, og uden at vi tænker nærmer over, hvor avanceret en proces, det faktisk er. Desværre er der nogle sår, som simpelthen bare ikke vil hele. Vi kalder disse sår for problemsår eller kroniske sår. I Danmark er der hvert år 40-50.000 personer, som bliver behandlet for et kronisk sår, og desværre stiger antallet i takt med, at befolkningen generelt bliver ældre, og flere mennesker får livsstilssygdomme som overvægt, diabetes og problemer med blodomløbet.
Kroniske sår er en bred kategori af sår, som alle har det til fælles, at de ikke er helet efter 6 uger. Årsagen til sårenes manglende heling er meget forskellig og skyldes ofte forskellige kombinationer af flere bagvedliggende faktorer som alder, dårlig ernæringstilstand, traume og kroniske sygdomme. At årsagerne er så forskellige fra patient til patient giver anledning til stor biologisk variation sårene imellem, hvilket også viser sig i meget forskellige i sygdomsforløb og sårkarakteristika.
De kroniske sår er komplicerede at behandle, og der bruges årligt et sted mellem 5 og 6 milliarder kroner på behandlingen af dem. Derudover er behandlingsstrategien generelt baseret på lav evidensgrad – det vil sige, at man ikke har bevis for, at det, man gør, rent faktisk virker. Desuden er behandlingsstrategien meget smal, hvilket vil sige at variationen i de metoder, man benytter, ikke er særlig stor.
Kombinationen af dette og patienternes og sårenes store forskellighed betyder desværre, at man ikke altid opnår den ønskede effekt af behandlingen. Faktisk vurderer man, at 40 % af patienterne ikke har gavn af den behandling, de modtager. Konsekvensen af dette kan være, at man må ty til amputation. For eksempel resulterer behandlingsforløbet for cirka en procent af patienterne med diabetisk fodsår i amputation af alt fra enkelte tæer til hele ben. Og har patienten først fået amputeret det ene ben, er der stor risiko for, at man senere også må amputere det andet.
Da mange patienter i dag ikke opnår en tilfredsstillende sårheling med de eksisterende behandlinger, leder man efter nye behandlingsmuligheder, der både er effektive og spænder bredt. Meget tyder på, at stamceller fra fedtvæv kan være en mulighed.
Stamceller fra fedtvæv er hot
Stamceller er umodne celler, der ligger i dvale i kroppen og bliver aktiveret, når der er brug for dem til at reparere en skade. De kan dele sig igen og igen, og de kan kontinuerligt forny stamcellepopulationen, så der hele tiden er nye stamceller til rådighed i tilfælde af skade. Derudover kan de udvikle sig til modne celler med en specifik funktion som knogleceller, bruskceller eller fedtceller og dermed agere byggeklodser i kroppens væv. Yderligere kan de producere en lang række vækstfaktorer og andre molekyler, som kan påvirke og modulere andre celler omkring dem.

Stamceller fra knoglemarv har været brugt til behandling af leukæmi siden 1957, og stamceller fra fedtvæv tilhører samme stamcellefamilie. De blev først opdaget i 2001 og har siden taget stamcelleområdet med storm, da de har vist sig at være mindst lige så potente som stamceller fra knoglemarv. Stamceller fra fedtvæv bliver i dag brugt i en række kliniske forsøg, blandt andet til behandling af hjerteinfarkt på Rigshospitalet i København. De har vist sig at være vævshelende, anti-inflammatoriske, dynamiske i forhold til det miljø, de placeres i, og nemme at håndtere i produktionsøjemed.
Fordelene ved stamceller fra fedtvæv er, at de kan høstes fra alle personer gennem hele livet. Det eneste, det kræver, er, at man har en lille smule fedtvæv, man kan undvære. De er forholdsvis nemme at høste ved hjælp af en fedtsugning, og de kan høstes i stort antal, fordi man kan suge en stor mængde fedtvæv ud, og fordi der er en høj koncentration af stamceller i fedtvævet. De er stabile, når de tages ud af kroppen, og de bibeholder deres stamcelleegenskaber efter længere tid i et laboratorie.
En anden væsentlig fordel er, at man kan transplantere stamceller fra fedtvæv fra en donor til en patient uden nogen form for vævs-matchning eller immun-hæmmende behandling. Patientens immunforsvar aktiveres nemlig ikke med det samme af stamcellerne, og de får i ro og mag lov til at udføre deres arbejde, inden de efter cirka 14 dage går til.
Alle disse faktorer taler for, at man bruger netop stamceller fra fedtvæv i behandlingsstrategier beregnet på at hele væv, for eksempel til heling af kroniske sår.
Sårhelingens faser
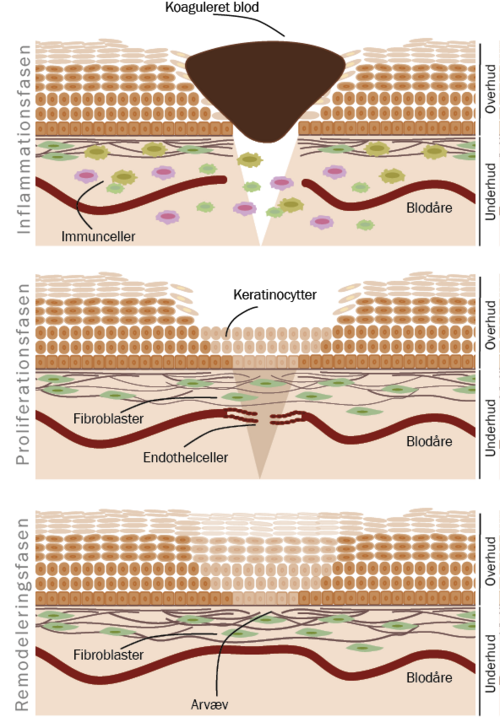
Normal sårheling er en meget velkontrolleret proces, som kan opdeles i tre faser:
Først koagulerer blodet, og immunforsvaret renser såret for beskadigede celler og eventuelle bakterier, der måtte være kommet i såret. Dette kaldes inflammationsfasen.
I næste fase (proliferationsfasen) dannes et midlertidigt væv, som hudens celler kan bruge som guide eller stillads, når de deler sig og vandrer for at lukke hullet.
Til sidst remoduleres det dannede arvæv, så det med tiden bliver stærkt nok til at kunne modstå normal brug (remodeleringsfasen).
VI kroniske sår er der noget, der forstyrrer processen, så helingen tager meget længere tid og i nogle tilfælde går helt i stå og for eksempel aldrig kommer videre end den første fase, inflammationsfasen. Dette er meget problematisk, idet hudens primære funktion er at være en barriere for indtrængen af fremmede organismer, og så længe, der er hul på huden, er det også muligt for bakterier og andre mikroorganismer at komme ind i kroppen og give anledning til en infektion.
I gruppen af kroniske sår kan det være alle faserne af sårhelingen, der er påvirket; immunsystemet kan gå i selvsving og tro, at det ikke er færdigt med at rydde op og dermed ikke give plads til, at de vævsopbyggende celler kan komme til, proliferationsfasen kan blive bremset af inaktive endothelceller, der ikke danner nye blodkar, inaktive fibroblaster, der ikke danner det midlertidige væv, inaktive keratinocytter, der ikke danner overhuden og dermed lukker såret af, og remodeleringsfasen kan blive hæmmet eller forstyrret, hvilket resulterer i et svagt arvæv eller for meget arvæv, som kan være et både funktionelt og kosmetisk problem.
Stamceller kan fremme sårhelingen
Siden 2001, hvor stamceller fra fedtvæv blev opdaget, har en stadigt stigende mængde forskning baseret på laboratorie- og dyreforsøg samt et par enkeltmandsstudier undersøgt disse stamceller og deres effekter nærmere. I forhold til sårheling har forskningen blandt andet vist, at stamceller fra fedtvæv kan modulere immunforsvaret og hjælpe det ud af den onde cirkel. De kan fremme dannelsen af blodkar ved at aktivere patientens endothelceller, de kan fremme dannelsen af midlertidigt væv i proliferationsfasen ved at aktivere de såkaldte fibroblaster, de kan fremme dannelsen af overhud ved aktivering af keratinocytter, som er de celler der danner overhuden, og de kan kontrollere dannelsen af arvæv, så der hverken dannes for svagt eller for meget. Alt tyder på, at dette sker igennem stamcellernes evne til at fornemme deres omgivelser og derefter frigive de forskellige vækstfaktorer og molekyler, der skal til, for at genskabe den nødvendige balance i vævet, så sårhelingen igen kan forløbe normalt. De burde altså være en effektiv behandlingsmulighed mod kroniske sår.
Typer af sår i huden, som ikke heler
- Maligne sår opstår i forbindelse med en kræftsygdom.
- Venøse bensår opstår på grund af såkaldt venøs insufficiens, hvor blodet ikke løber ud af benet og tilbage til hjertet, fordi veneklapperne i venerne i benet er gået i stykker.
- Arterielle bensår skyldes iltmangel i benet på grund af åreforkalkning i de blodårer, der transporterer det iltede blod ud til benet og tæerne.
- Tryksår opstår ved manglende bevægelse og dermed konstant tryk på huden over for eksempel et knoglefremspring. Kan også skyldes at følesansen er nedsat, og man dermed ikke kan mærke, at eksempelsvis ens sko trykker.
- Diabetiske fodsår opstår i sukkersygepatienter på grund af beskadigede nerver og nedsat blodcirkulation.
Hvor stort et problem er kroniske sår?
Kroniske sår har en meget stor indflydelse på livskvaliteten for den enkelte patient. Patienter med kroniske sår oplever voldsomt nedsat livskvalitet på grund af funktionsnedsættelse og smerter, nedsat følelse af selvstændighed, psykosociale begrænsninger og øget risiko for amputation og tidlig død. Oven i dette kommer manglende indtægt på grund af lange sygemeldinger, indlæggelser og mulig førtidspension.
Omkostninger for samfundet er også store. Således er det i de seneste opgørelser vurderet, at der i de 2009 blev brugt 793 millioner kroner alene til behandling af patienter med diabetisk fodsår.
Forskningen har dog også vist, at stamceller fra fedtvæv ikke bare er stamceller fra fedtvæv. Det har således rigtig stor betydning for stamcellernes effektivitet, hvilken donor de kommer fra. Hvor på kroppen, de er isoleret fra, gør også en forskel. Vi ved, at sygdom og alder påvirker stamcellerne negativt, og at de bedste stamceller ser ud til at komme fra unge, raske donorers mavefedt.
Fra fedtvæv til medikament
I takt med, at der kommer mere og mere evidens for, at stamceller fra fedtvæv er vævsopbyggende og kan bruges i behandlingsøjemed, bliver det stadig mere relevant at forholde sig til, hvordan man kommer fra en klump fedtvæv til et færdigt lægemiddel.
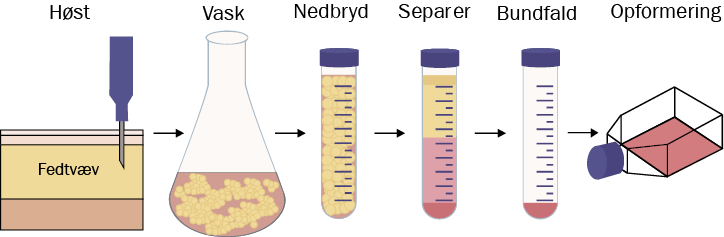
Første skridt er at finde en god donor, som kan få foretaget en fedtsugning på sygehuset. Herefter bliver fedtvævet fragtet til en produktionsenhed, hvor det under sterile og kontrollerede forhold vaskes i saltvand for at fjerne eventuelle rester af blod.Dernæst skal fedtvævet nedbrydes ved hjælp enzymer, så alle cellerne frigives fra deres strukturelle bindinger. Herefter adskilles fedtvævets bestanddele ved hjælp af centrifugering, hvor de tungeste dele falder til bunden, heriblandt er stamcellerne.
Dette tunge “bundfald” overføres derefter til en overfladebehandlet plastikflaske, hvor stamcellerne vil sætte sig fast på bunden og begynde at dele sig. Dette kan gøres flere gange, så man til sidst har rigtig mange stamceller. Undervejs holder man selvfølgelig rigtig godt øje med kvaliteten, dvs. at stamcellerne bliver ved med at være stamceller, og at de ikke bliver forurenet med for eksempel bakterier. Herefter fryses stamcellerne ned i portioner og ligger så klar til at blive transporteret tilbage til sygehuset, når der er brug for dem.
Her håber vi, at de i fremtiden vil kunne blive de givet til patienterne i form af injektioner rundt i kanten af såret. Vi forventer, at der skal gives i omegnen af 50 millioner stamceller per sår, og ved store sår vil det kunne blive nødvendigt at gentage behandlingen 2-3 gange, før såret er helt lukket.
Sårheling og keratinocytter
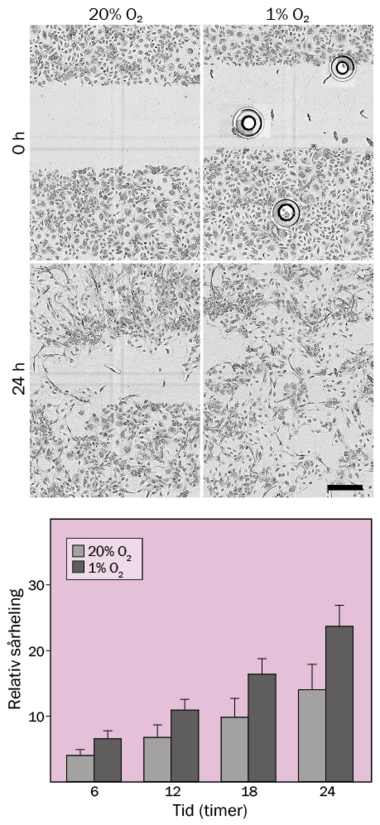
Virker det?
Om stamcellerne virker i praksis på patienter med kroniske sår, ved vi endnu ikke. Før man kan udtale sig om det, skal der laves en række kliniske studier på patienter. Her skal man først fastlægge, om sikkerheden er i orden, så patienterne eksempelvis ikke får voldsomme bivirkninger og i værste fald dør af at modtage dem. Dette skal af princip undersøges for hver enkelt anvendelsesmulighed, men vi ved fra brugen mod hjerteinfarkt, at selvom man sprøjter stamcellerne direkte ind i hjertemuskulaturen, sker der ikke noget. Herefter skal stamcellerne så testes for, om de rent faktisk er mere effektive i behandlingen af kroniske sår end standardbehandlingen.
Det er vigtigt, at man tester dette ved hjælp af et kontrolleret og randomiseret klinisk forsøg. Det vil sige, at man tester effekten af stamcellebehandlingen på en stor flok patienter og sammenligner med en gruppe af patienter, der kun modtager almindelig sårpleje. Hvem af forsøgspersonerne der modtager stamcellebehandlingen, og hvem der modtager standardbehandlingen, skal være helt tilfældig. Baseret på et sådan studie vil det være muligt at konkludere, om stamceller fra fedtvæv i fremtiden kan bruges som behandling af kroniske sår.
Forskning lige nu
Ved Forskningsenheden for Regenerativ Medicin kigger vi for tiden nærmere på, hvordan fremstillingen af stamcellerne fra fedtvæv kan gøres endnu bedre, så vi sikrer, at de stamceller, patienterne vil blive tilbudt, virker allermest optimalt. Vi kigger herunder på, hvordan de materialer, vi bruger i fremstillingen af det endelige stamcelleprodukt, påvirker stamcellernes karakteristika og effektivitet.
Derudover er vi også meget optagede af, om stamceller fra én donor er mere sårhelende end stamceller fra en anden donor. Derfor arbejder vi på at identificere metoder, hvorved vi kan forudsige, hvor effektive stamcellerne vil være, når de bliver givet til patienterne. Her undersøger vi blandt andet, om der er en direkte sammenhæng imellem stamcellernes evne til at modulere immunforsvaret og effektiviteten af helingen, eller om det er stamcellernes evne til at stimulere dannelsen af nye blodkar, der er vigtigst. På denne måde kan vi forhåbentligt sikre, at patienterne kun vil modtage de bedste af de bedste stamceller. ♦